知っておきたいがんの基礎知識

がんについて
がんとは、以下のような病気だと考えられています。
誰でもなる可能性がある
現在日本人は、一生のうちに、2人に1人は何らかのがんにかかるといわれています。がんは、すべての人にとって身近な病気です。


予防できるけれど完全には防げない
がんは、禁煙や食生活の見直し、運動不足の解消などによって、「なりにくくする(予防する)」ことができる病気です。
しかし、それらを心がけていても、がんに「ならないようにする」ことはできません。
うつる病気ではない
がんは、遺伝子が傷つくことによって起こる病気です。
がんという病気自体が人から人に感染することはありません。
一部のがんでは、ウイルス感染が背景にある場合がありますが、がんになるまでには、それ以外にもさまざまな要因が、長い年月にわたって関係しています。

がん(悪性腫瘍)と良性腫瘍の違い
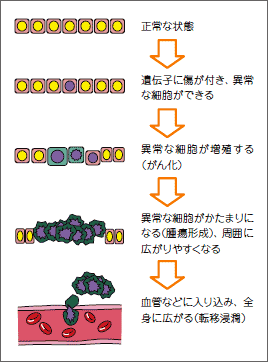
がん(悪性腫瘍)の特徴に以下の3つがあげられています。
- 自律性増殖:がん細胞はヒトの正常な新陳代謝の都合を考えず、自律的に勝手に増殖を続け、止まることがない。
- 浸潤と転移:周囲にしみ出るように広がる(浸潤)とともに、体のあちこちに飛び火(転移)し、次から次へと新しいがん組織をつくってしまう。
- 悪液質(あくえきしつ):がん組織は、他の正常組織が摂取しようとする栄養をどんどん奪ってしまい、体が衰弱する。
良性の腫瘍は上記の「自律性増殖」をしますが、「浸潤と転移」「悪液質」を起こすことはありません。
増殖のスピードも、悪性腫瘍に比べるとゆっくりしています。
腫瘍の大きさや発生した場所によっては、症状が起こることもありますが、外科的に完全に切除すれば再発することはありません。
代表的な良性腫瘍として、子宮筋腫があります。
その他、卵巣嚢腫(らんそうのうしゅ)、皮様嚢腫(ひようのうしゅ)等があります。ただし、良性腫瘍の中でも脳腫瘍のように発生部位によっては重篤(じゅうとく)な臨床経過を来すものもあります。
がんの種類と名称
がんの名称は、一般的には発生した臓器、組織などにより分類されます。
ひらがなの「がん」は悪性腫瘍全体を示すときに用いられ、上皮細胞から発生するがんに限定するときは、漢字の「癌」という表現を用いることが多いようです。
■発生部位によるがん(悪性腫瘍)の分類
がん(悪性腫瘍)は、次の①~③に分類されます。
まれに、1つの腫瘍の中に両者が混在する「癌肉腫」というものも発生します。
発生頻度は、②上皮細胞から発生するがんが80%以上を占め、圧倒的に多く発生します。
①造血器から発生するがん
血液をつくる臓器である骨髄やリンパ節を造血器といいます。
造血器から発生するがんには、白血病、悪性リンパ腫、骨髄腫等があります。
②上皮細胞から発生するがん(上皮性腫瘍)
上皮を構成する細胞を上皮細胞といいます。
上皮細胞から発生するがん(cancer, carcinoma)の代表的なものには、肺がん、乳がん、胃がん、大腸がん、子宮がん、卵巣がん、頭頸部のがん(喉頭[こうとう]がん、咽頭[いんとう]がん、舌[ぜつ]がん等)があります。
③非上皮性細胞から発生する肉腫
肉腫(sarcoma)は、骨や筋肉などの非上皮性細胞から発生するがんです。
代表的な肉腫には、骨肉腫、軟骨肉腫、横紋筋肉腫、平滑筋肉腫、線維肉腫、脂肪肉腫、血管肉腫があります。
がんの形状による分類
造血器から発生するがんを除くと、ほとんどはかたまりをつくって増殖します。造血器から発生するがんを「血液がん」、それ以外を「固形がん」と呼ぶことがあります。
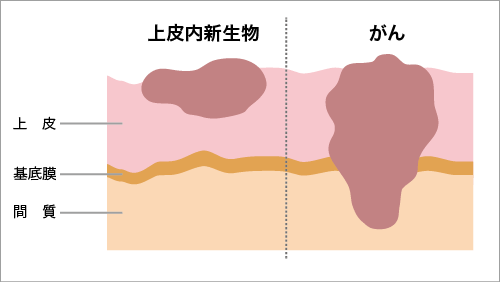
●上皮内新生物
上皮細胞から発生するがんのうち、がん細胞が臓器の表面を覆(おお)っている上皮内にとどまっているものを、上皮内新生物(intraepithelial neoplasia;neoplasm)といいます。
上皮内新生物は、上皮内がん(carcinoma in situ)とも呼ばれます。
上皮内新生物は、がん細胞が、上皮と間質を隔てる膜(基底膜[きていまく])を破って広がっていない状態です。
そのため、基本的には手術でとることが可能で、転移がほとんどないと考えられています。
上皮内新生物が悪性化し、基底膜を越えて浸潤した場合に、一般的な「がん」になります。
上皮内新生物が最もよく観察されるのは子宮頸部ですが、子宮頸部では前がん病変の異形成(いけいせい)と上皮内腫瘍はしばしば共存し、両者は必ずしも明瞭な区別がつけられません。
従って、これらを連続した一連の病変としてとらえ、「子宮頸部上皮内腫瘍(cervical intraepithelial neoplasia:CIN)」と呼んでいます。

がんの検査と治療
検査と診断にかかる時間は、必要な時間
多くの場合、治療を開始するまでには時間がかかります。
がんを正確に診断するためには、詳しい診察と検査が必要だからです。
がんの治療では、「治療の効果を最大限に得ること」と同時に、「体への負担を最小限にすること」が重要です。
多くの検査とそれにかかる時間は、適切な治療を行うために必要なものです。
「標準治療」は最善の治療
がんの治療は、技術の進歩や医学研究の成果とともに変化します。
現時点で得られている科学的な根拠に基づいた最もよい治療のことを「標準治療」といいます。
標準治療は、手術、薬物療法、放射線治療をそれぞれ単独で、あるいはいくつかを組み合わせた方法で行われます。
ほとんどの種類のがんにおいて、手術、薬物療法、放射線治療以外の方法(免疫療法や温熱療法、代替療法[健康食品やサプリメント]など)は、科学的に有効性が確認されていません。
多くの場合は「標準治療」を受けることが、最もよい選択です。
また、がんそのものに対する治療に加えて、がんに伴う体と心のつらさを和らげる緩和ケアを同時に行います。
手術
がんを外科的に切除します。切除する範囲を小さくしたり、手術方法を工夫したりすることによって、体への負担を少なく、治療後の合併症を最小限にするように手術の方針が決められます。
患者さんの状態や手術の方法により、入院期間は大きく異なりますが、最近は入院期間が短くなる傾向にあります。術後の回復が順調であれば、退院して外来通院で経過をみることも一般的になってきています。必ずしも「退院=完治」ではないことを心にとどめておいてください。
薬物療法
化学療法(抗がん剤治療)、ホルモン療法(内分泌療法)、分子標的治療、分化誘導療法などが含まれます。薬物を使ってがん細胞の増殖を抑える治療です。
薬物療法には主に、錠剤やカプセルなどの「のみ薬」による方法と、「点滴や注射などで血管(静脈)に直接抗がん剤を注入する方法」があります。薬を投与する日としない日を組み合わせて、入院あるいは外来で治療を行い、効果と副作用の様子をみながら継続します。
放射線治療
放射線を照射することによって、がん細胞の増殖を抑えます。放射線治療の利点は、手術で体に傷を付けることなく、がんを小さくする効果を期待できることですが、がんの種類によって放射線治療の効きやすさや治りやすさは大きく異なります。
詳しくは、「放射線治療」をご参照ください。
先進医療と臨床試験
医療においては、「最先端の治療」が最も優れているとは限りません。
先進医療と呼ばれているものは、前の項目で説明した「標準治療」ではありません。
特殊な技術や設備を使用するため、実施できる施設が限られています。
最先端の治療は、開発中の試験的な治療として、その効果や副作用などを調べる「臨床試験」で評価される必要があります。
臨床試験は、新しい治療法の安全性・有効性を調べるための試験です。
その結果、これまでの標準治療より優れていることが確認されれば、その治療が新たな「標準治療」となります。
標準治療が確立していないときなどは、臨床試験への参加を検討することもあります。新しい治療法の効果が高いこともありますが、よいと思われていた新しい治療法が、実際にはそれほどききめが高くなかったり、副作用などが強いことがわかったりすることもあります。















ディスカッション
コメント一覧
まだ、コメントがありません